Female Breast Cancer Treatment
Access exceptional care for breast cancer, one of the most common cancers that affect women, at Montefiore Einstein Comprehensive Cancer Center. As one of the first NCI-designated cancer centers, for more than 50 years, we’ve been a leader in the research, diagnosis and treatment of over 200 types of cancer.
Expect comprehensive, personalized breast cancer care that meets the highest standards for quality and safety. Montefiore Einstein Comprehensive Cancer Center is ranked in the top 1% of all hospitals in the nation for cancer care according to U.S. News & World Report. Our breast cancer program is also accredited by the National Accreditation Program for Breast Centers (NAPBC), following the highest standards for quality breast cancer care.
In a modern, peaceful setting designed to promote healing, our breast cancer program:
- Offers the latest, most effective diagnostic testing, treatments and advanced technology, including:
- Same-day diagnostic testing for mammography using state-of-the-art 3D tomosynthesis, ultrasound and minimally invasive needle biopsy
- Surgical navigation for breast-conserving surgery, making us one of only a few breast cancer programs in the U.S. to provide this option, which helps you reach your best outcome in as few surgeries as possible
- Radiation therapy techniques, such as single-dose radiation treatments during surgery, to treat cancer more quickly than traditional radiation therapy
- Lumpectomy techniques that use imaging technology during surgery to remove cancer fully in 90% of patients, significantly higher than the 65% average of other programs across the country
- Gives you access to promising new treatments through clinical trials and actively works to increase the accessibility of clinical trials and remove barriers to care for everyone
- Pioneers breakthroughs in breast cancer prevention, diagnosis and treatment through leading-edge research, such as the landmark TAILORx, which found up to 70% of women with early-stage breast cancer can be spared chemotherapy through hormone therapy instead, and other scientific discoveries shaping the future of breast cancer care
- Provides world-renowned lymphedema prevention and therapies, such as lymphatic microsurgical preventative healing approach (LYMPHA), which was developed at our cancer center
- Focuses on your holistic well-being during and after cancer treatment through well- rounded, supportive care, programs, and resources
- Empowers you to make informed choices about your care through support and education
- Is led by a multidisciplinary breast cancer team of specialists—including medical oncologists, surgical oncologists, plastic and reconstructive surgeons, radiation therapists, social workers, and other dedicated professionals—working together to ensure you receive exceptional patient-centered, coordinated care and offers you same-day combined appointments for your convenience
When you need breast cancer care, turn to our providers who are passionate about ending cancer and addressing your whole health needs.

Video could not be played
Come to the Breast Care Center for helpful and coordinated breast care at one modern location, access to some of the nation’s top multidisciplinary breast specialists, and all the information and personalized guidance you need to take your next steps.

Video could not be played
Cancer Clinical Trials
- Blood & Bone Marrow Cancers
- Brain, Spine & Central Nervous System Cancers
- Breast Cancer
- Childhood Cancers
- Endocrine System Cancers
- Gastrointestinal (GI) Cancers
- Genitourinary (GU) & Urologic Cancers
- Gynecologic Cancers
- Head & Neck Cancers
- Kaposi Sarcoma & AIDS-Related Cancers
- Lung & Chest Cancers
- Prostate Cancer
- Sarcomas
- Skin Cancer
As an NCI-designated comprehensive cancer center, Montefiore Einstein Comprehensive Cancer Center supports the mission and guidelines of the National Cancer Institute (NCI). The following information about types of cancer, prevention and treatments is provided by the NCI.
Breast Cancer Treatment (PDQ®)–Patient Version
General Information About Breast Cancer
Key Points
- Breast cancer is a disease in which malignant (cancer) cells form in the tissues of the breast.
- A family history of breast cancer and other factors increase the risk of breast cancer.
- Breast cancer is sometimes caused by inherited gene mutations (changes).
- The use of certain medicines and other factors decrease the risk of breast cancer.
- Signs of breast cancer include a lump or change in the breast.
- Tests that examine the breasts are used to diagnose breast cancer.
- If cancer is found, tests are done to study the cancer cells.
- Certain factors affect prognosis (chance of recovery) and treatment options.
Breast cancer is a disease in which malignant (cancer) cells form in the tissues of the breast.
The breast is made up of lobes and ducts. Each breast has 15 to 20 sections called lobes. Each lobe has many smaller sections called lobules. Lobules end in dozens of tiny bulbs that can make milk. The lobes, lobules, and bulbs are linked by thin tubes called ducts.
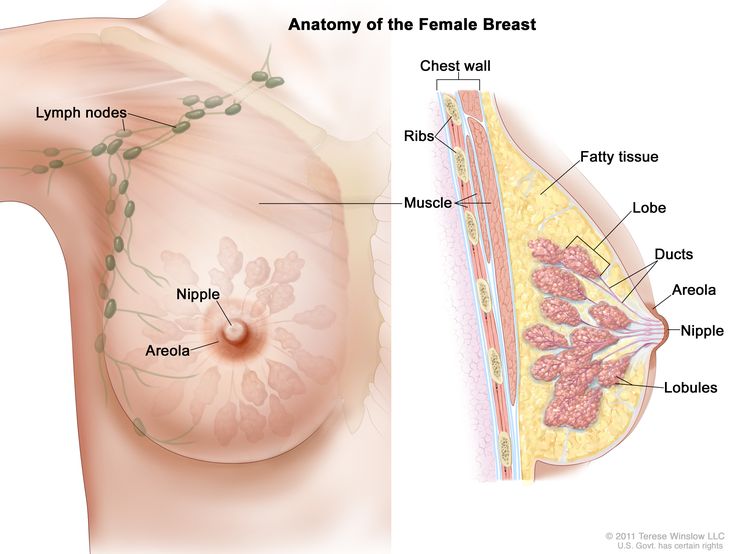
The female breast contains lobes, lobules, and ducts that produce and transport milk to the nipple. Fatty tissue gives the breast its shape, while muscles and the chest wall provide support. The lymphatic system, including lymph nodes, filter lymph and store white blood cells that help fight infection and disease.
Each breast also has blood vessels and lymph vessels. The lymph vessels carry an almost colorless, watery fluid called lymph. Lymph vessels carry lymph between lymph nodes. Lymph nodes are small, bean-shaped structures found throughout the body. They filter lymph and store white blood cells that help fight infection and disease. Groups of lymph nodes are found near the breast in the axilla (under the arm), above the collarbone, and in the chest.
The most common type of breast cancer is ductal carcinoma, which begins in the cells of the ducts and makes up about 70% to 80% of all breast cancer cases. The second most common type of breast cancer is lobular carcinoma, which begins in the lobes or lobules and makes up 10% to 15% of all breast cancer cases. Lobular carcinoma is more often found in both breasts at the same time than are other types of breast cancer. Inflammatory breast cancer is a rare type of fast-growing breast cancer in which cancer cells block lymph vessels in the skin of the breast.
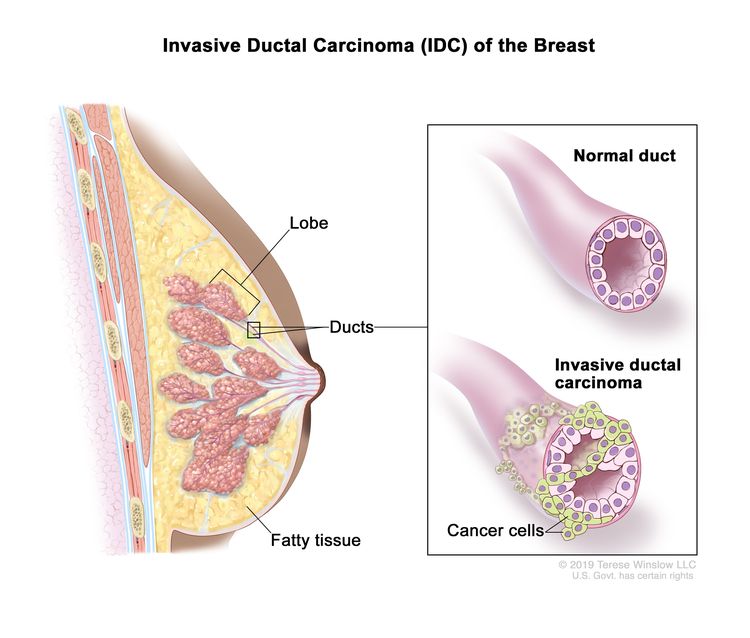
Invasive ductal carcinoma (IDC) of the breast begins in the lining of a breast duct (milk duct) and spreads outside the duct to other tissues in the breast. It can also spread through the blood and lymph system to other parts of the body. IDC is the most common type of invasive breast cancer.
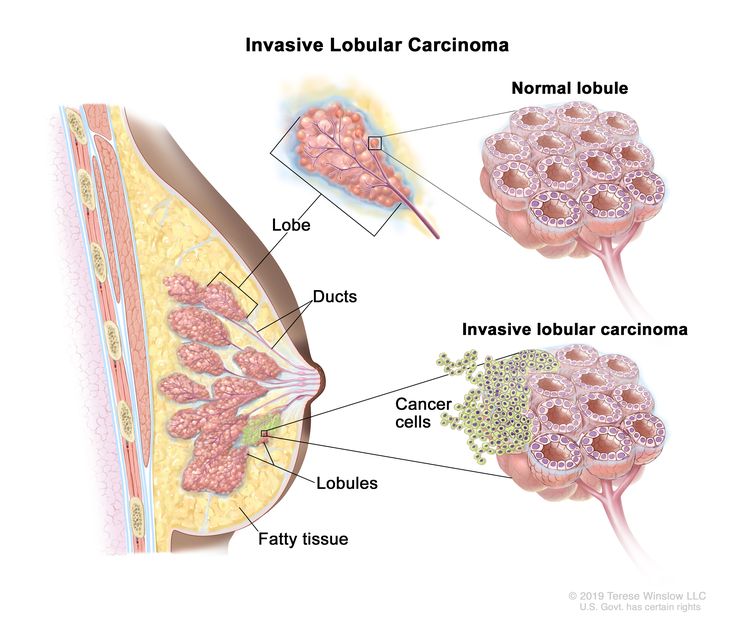
Invasive lobular carcinoma begins in the lobules (milk glands) of the breast and spreads outside the lobules to other tissues in the breast. It can also spread through the blood and lymph systems to other parts of the body.
For more information about breast cancer, see:
A family history of breast cancer and other factors increase the risk of breast cancer.
Anything that increases your chance of getting a disease is called a risk factor. Having a risk factor does not mean that you will get cancer; not having risk factors doesn't mean that you will not get cancer. Talk to your doctor if you think you may be at risk for breast cancer.
Risk factors for breast cancer include the following:
- A personal history of invasive breast cancer, ductal carcinoma in situ (DCIS), or lobular carcinoma in situ (LCIS).
- A personal history of benign (noncancer) breast disease.
- A family history of breast cancer in a first-degree relative (mother, daughter, or sister).
- Inherited changes in the BRCA1 or BRCA2 genes or in other genes that increase the risk of breast cancer.
- Breast tissue that is dense on a mammogram.
- Exposure of breast tissue to estrogen made by the body. This may be caused by:
- Menstruating at an early age.
- Older age at first birth or never having given birth.
- Starting menopause at a later age.
- Taking hormones such as estrogen combined with progestin for symptoms of menopause.
- Treatment with radiation therapy to the breast/chest.
- Drinking alcohol.
- Obesity.
Older age is the main risk factor for most cancers. The chance of getting cancer increases as you get older.
NCI's Breast Cancer Risk Assessment Tool uses a woman's risk factors to estimate her risk for breast cancer during the next five years and up to age 90. This online tool is meant to be used by a health care provider. For more information on breast cancer risk, call 1-800-4-CANCER.
Breast cancer is sometimes caused by inherited gene mutations (changes).
The genes in cells carry the hereditary information that is received from a person’s parents. Hereditary breast cancer makes up about 5% to 10% of all breast cancer. Some mutated genes related to breast cancer are more common in certain ethnic groups.
Women who have certain gene mutations, such as a BRCA1 or BRCA2 mutation, have an increased risk of breast cancer. These women also have an increased risk of ovarian cancer, and may have an increased risk of other cancers. Men who have a mutated gene related to breast cancer also have an increased risk of breast cancer. For more information, see Male Breast Cancer Treatment.
There are tests that can detect (find) mutated genes. These genetic tests are sometimes done for members of families with a high risk of cancer. For more information, see Genetics of Breast and Gynecologic Cancers.
The use of certain medicines and other factors decrease the risk of breast cancer.
Anything that decreases your chance of getting a disease is called a protective factor.
Protective factors for breast cancer include the following:
- Taking any of the following:
- Less exposure of breast tissue to estrogen made by the body. This can be a result of:
- Early pregnancy.
- Breastfeeding.
- Getting enough exercise.
- Having any of the following procedures:
- Mastectomy to reduce the risk of cancer.
- Oophorectomy to reduce the risk of cancer.
- Ovarian ablation.
Signs of breast cancer include a lump or change in the breast.
These and other signs may be caused by breast cancer or by other conditions. Check with your doctor if you have:
- A lump or thickening in or near the breast or in the underarm area.
- A change in the size or shape of the breast.
- A dimple or puckering in the skin of the breast.
- A nipple turned inward into the breast.
- Fluid, other than breast milk, from the nipple, especially if it's bloody.
- Scaly, red, or swollen skin on the breast, nipple, or areola (the dark area of skin around the nipple).
- Dimples in the breast that look like the skin of an orange, called peau d’orange.
Tests that examine the breasts are used to diagnose breast cancer.
Check with your doctor if you notice any changes in your breasts. The following tests and procedures may be used:
- Physical exam and health history: An exam of the body to check general signs of health, including checking for signs of disease, such as lumps or anything else that seems unusual. A history of the patient’s health habits and past illnesses and treatments will also be taken.
- Clinical breast exam (CBE): An exam of the breast by a doctor or other health professional. The doctor will carefully feel the breasts and under the arms for lumps or anything else that seems unusual.
- Mammogram: An x-ray of the breast.
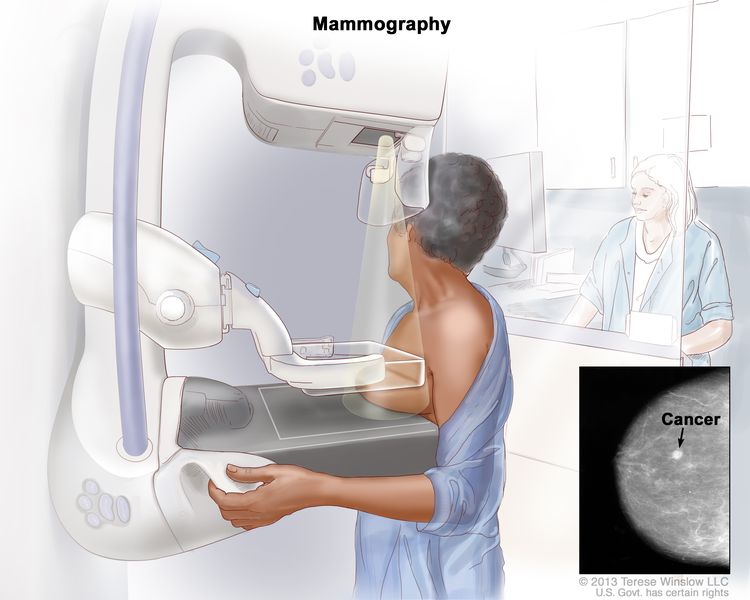
Mammography is an imaging test used to screen for and diagnose breast cancer. It can detect abnormal breast tissue, including cancer, sometimes before symptoms appear.
- Ultrasound exam: A procedure in which high-energy sound waves (ultrasound) are bounced off internal tissues or organs and make echoes. The echoes form a picture of body tissues called a sonogram. The picture can be printed to be looked at later.
- MRI (magnetic resonance imaging): A procedure that uses a magnet, radio waves, and a computer to make a series of detailed pictures of both breasts. This procedure is also called nuclear magnetic resonance imaging (NMRI).
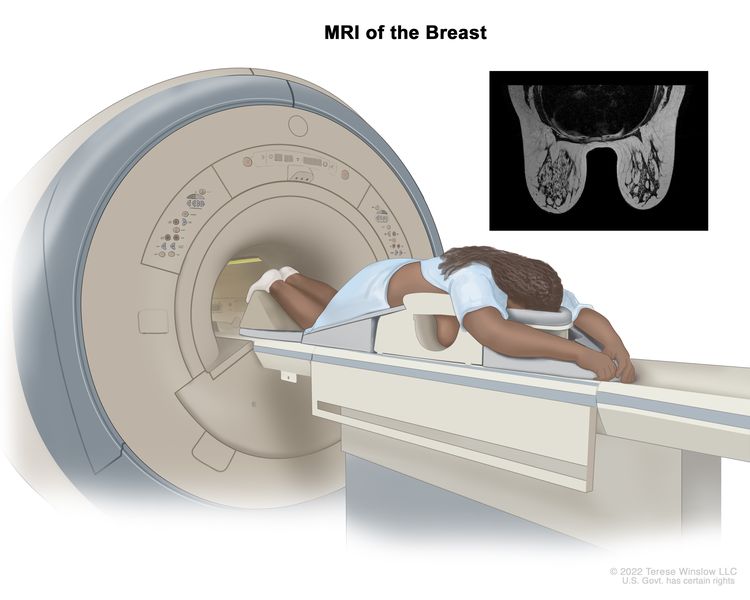
An MRI of the breast is a procedure that uses radio waves, a strong magnet, and a computer to create detailed pictures of the inside of the breast. A contrast dye may be injected into a vein (not shown) to make the breast tissues easier to see on the MRI pictures. An MRI may be used with other breast imaging tests to detect breast cancer or other abnormal changes in the breast. It may also be used to screen for breast cancer in some people who have a high risk of the disease. Note: The inset shows an MRI image of the insides of both breasts. Credit for inset: The Cancer Imaging Archive (TCIA).
- Blood chemistry studies: A procedure in which a blood sample is checked to measure the amounts of certain substances released into the blood by organs and tissues in the body. An unusual (higher or lower than normal) amount of a substance can be a sign of disease.
- Biopsy: The removal of cells or tissues so they can be viewed under a microscope by a pathologist to check for signs of cancer. If a lump in the breast is found, a biopsy may be done.
There are four types of biopsy used to check for breast cancer:
- Excisional biopsy: The removal of an entire lump of tissue.
- Incisional biopsy: The removal of part of a lump or a sample of tissue.
- Core biopsy: The removal of tissue using a wide needle.
- Fine-needle aspiration (FNA) biopsy: The removal of tissue or fluid, using a thin needle.
If cancer is found, tests are done to study the cancer cells.
Decisions about the best treatment are based on the results of these tests. The tests give information about:
- how quickly the cancer may grow.
- how likely it is that the cancer will spread through the body.
- how well certain treatments might work.
- how likely the cancer is to recur (come back).
Tests include:
- Estrogen and progesterone receptor test: A test to measure the amount of estrogen and progesterone (hormones) receptors in cancer tissue. If there are more estrogen and progesterone receptors than normal, the cancer is called estrogen and/or progesterone receptor positive. This type of breast cancer may grow more quickly. The test results show whether treatment to block estrogen and progesterone may stop the cancer from growing.
- Human epidermal growth factor type 2 receptor (HER2/neu) test: A laboratory test to measure how many HER2/neu genes there are and how much HER2/neu protein is made in a sample of tissue. If there are more HER2/neu genes or higher levels of HER2/neu protein than normal, the cancer is called HER2/neu positive or HER2 positive. This type of breast cancer may grow more quickly and is more likely to spread to other parts of the body. The cancer may be treated with drugs that target the HER2/neu protein, such as trastuzumab and pertuzumab.
- Multigene tests: Tests in which samples of tissue are studied to look at the activity of many genes at the same time. These tests may help predict whether cancer will spread to other parts of the body or recur (come back).
There are many types of multigene tests. The following multigene tests have been studied in clinical trials:
- Oncotype DX: This test helps predict whether early-stage breast cancer that is estrogen receptor positive and node negative will spread to other parts of the body. If the risk that the cancer will spread is high, chemotherapy may be given to lower the risk.
- MammaPrint: A laboratory test in which the activity of 70 different genes is looked at in the breast cancer tissue of women who have early-stage invasive breast cancer that has not spread to lymph nodes or has spread to 3 or fewer lymph nodes. The activity level of these genes helps predict whether breast cancer will spread to other parts of the body or come back. If the test shows that the risk that the cancer will spread or come back is high, chemotherapy may be given to lower the risk.
Based on these tests, breast cancer is described as one of the following types:
- Hormone receptor positive (estrogen and/or progesterone receptor positive) or hormone receptor negative (estrogen and/or progesterone receptor negative).
- HER2 positive or HER2 negative.
- Triple-negative (estrogen receptor, progesterone receptor, and HER2 negative).
This information helps the doctor decide which treatments will work best for your cancer.
Certain factors affect prognosis (chance of recovery) and treatment options.
The prognosis and treatment options depend on:
- The stage of the cancer (the size of the tumor and whether it is in the breast only or has spread to lymph nodes or other places in the body).
- The type of breast cancer.
- Estrogen receptor and progesterone receptor levels in the tumor tissue.
- Human epidermal growth factor type 2 receptor (HER2/neu) levels in the tumor tissue.
- Whether the tumor tissue is triple-negative (cells that do not have estrogen receptors, progesterone receptors, or high levels of HER2/neu).
- How fast the tumor is growing.
- How likely the tumor is to recur (come back).
- A woman’s age, general health, and menopausal status (whether a woman is still having menstrual periods).
- Whether the cancer has just been diagnosed or has recurred (come back).
Stages of Breast Cancer
Key Points
- After breast cancer has been diagnosed, tests are done to find out if cancer cells have spread within the breast or to other parts of the body.
- There are three ways that cancer spreads in the body.
- Cancer may spread from where it began to other parts of the body.
- In breast cancer, stage is based on the size and location of the primary tumor, the spread of cancer to nearby lymph nodes or other parts of the body, tumor grade, and whether certain biomarkers are present.
- The TNM system is used to describe the size of the primary tumor and the spread of cancer to nearby lymph nodes or other parts of the body.
- Tumor (T). The size and location of the tumor.
- Lymph Node (N). The size and location of lymph nodes where cancer has spread.
- Metastasis (M). The spread of cancer to other parts of the body.
- The grading system is used to describe how quickly a breast tumor is likely to grow and spread.
- Biomarker testing is used to find out whether breast cancer cells have certain receptors.
- The TNM system, the grading system, and biomarker status are combined to find out the breast cancer stage.
- Talk to your doctor to find out what your breast cancer stage is and how it is used to plan the best treatment for you.
- The treatment of breast cancer depends partly on the stage of the disease.
After breast cancer has been diagnosed, tests are done to find out if cancer cells have spread within the breast or to other parts of the body.
The process used to find out whether the cancer has spread within the breast or to other parts of the body is called staging. The information gathered from the staging process determines the stage of the disease. It is important to know the stage in order to plan treatment. The results of some of the tests used to diagnose breast cancer are also used to stage the disease. (See the General Information section.)
The following tests and procedures also may be used in the staging process:
- Sentinel lymph node biopsy: The removal of the sentinel lymph node during surgery. The sentinel lymph node is the first lymph node in a group of lymph nodes to receive lymphatic drainage from the primary tumor. It is the first lymph node the cancer is likely to spread to from the primary tumor. A radioactive substance and/or blue dye is injected near the tumor. The substance or dye flows through the lymph ducts to the lymph nodes. The first lymph node to receive the substance or dye is removed. A pathologist views the tissue under a microscope to look for cancer cells. If cancer cells are not found, it may not be necessary to remove more lymph nodes. Sometimes, a sentinel lymph node is found in more than one group of nodes.
- Chest x-ray: An x-ray of the organs and bones inside the chest. An x-ray is a type of energy beam that can go through the body and onto film, making a picture of areas inside the body.
- CT scan (CAT scan): A procedure that makes a series of detailed pictures of areas inside the body, taken from different angles. The pictures are made by a computer linked to an x-ray machine. A dye may be injected into a vein or swallowed to help the organs or tissues show up more clearly. This procedure is also called computed tomography, computerized tomography, or computerized axial tomography.
- Bone scan: A procedure to check if there are rapidly dividing cells, such as cancer cells, in the bone. A very small amount of radioactive material is injected into a vein and travels through the bloodstream. The radioactive material collects in the bones with cancer and is detected by a scanner.
- PET scan (positron emission tomography scan): A procedure to find malignant tumor cells in the body. A small amount of radioactive glucose (sugar) is injected into a vein. The PET scanner rotates around the body and makes a picture of where glucose is being used in the body. Malignant tumor cells show up brighter in the picture because they are more active and take up more glucose than normal cells do.
There are three ways that cancer spreads in the body.
Cancer can spread through tissue, the lymph system, and the blood:
- Tissue. The cancer spreads from where it began by growing into nearby areas.
- Lymph system. The cancer spreads from where it began by getting into the lymph system. The cancer travels through the lymph vessels to other parts of the body.
- Blood. The cancer spreads from where it began by getting into the blood. The cancer travels through the blood vessels to other parts of the body.
Cancer may spread from where it began to other parts of the body.
When cancer spreads to another part of the body, it is called metastasis. Cancer cells break away from where they began (the primary tumor) and travel through the lymph system or blood.
- Lymph system. The cancer gets into the lymph system, travels through the lymph vessels, and forms a tumor (metastatic tumor) in another part of the body.
- Blood. The cancer gets into the blood, travels through the blood vessels, and forms a tumor (metastatic tumor) in another part of the body.
The metastatic tumor is the same type of cancer as the primary tumor. For example, if breast cancer spreads to the bone, the cancer cells in the bone are actually breast cancer cells. The disease is metastatic breast cancer, not bone cancer.
In breast cancer, stage is based on the size and location of the primary tumor, the spread of cancer to nearby lymph nodes or other parts of the body, tumor grade, and whether certain biomarkers are present.
To plan the best treatment and understand your prognosis, it is important to know the breast cancer stage.
There are 3 types of breast cancer stage groups:
- Clinical Prognostic Stage is used first to assign a stage for all patients based on health history, physical exam, imaging tests (if done), and biopsies. The Clinical Prognostic Stage is described by the TNM system, tumor grade, and biomarker status (ER, PR, HER2). In clinical staging, mammography or ultrasound is used to check the lymph nodes for signs of cancer.
- Pathological Prognostic Stage is then used for patients who have surgery as their first treatment. The Pathological Prognostic Stage is based on all clinical information, biomarker status, and laboratory test results from breast tissue and lymph nodes removed during surgery.
- Anatomic Stage is based on the size and the spread of cancer as described by the TNM system. The Anatomic Stage is used in parts of the world where biomarker testing is not available. It is not used in the United States.
The TNM system is used to describe the size of the primary tumor and the spread of cancer to nearby lymph nodes or other parts of the body.
For breast cancer, the TNM system describes the tumor as follows:
Tumor (T). The size and location of the tumor.
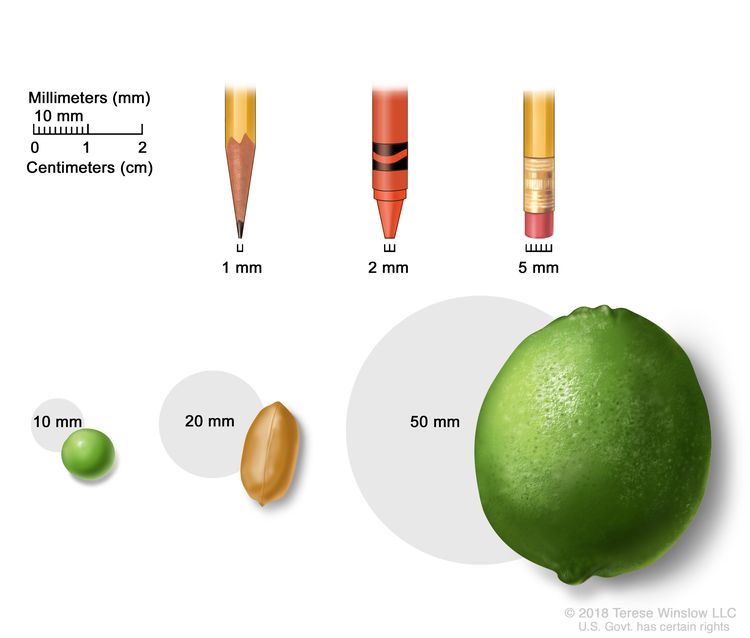
Tumor sizes are often measured in millimeters (mm) or centimeters. Common items that can be used to show tumor size in mm include: a sharp pencil point (1 mm), a new crayon point (2 mm), a pencil-top eraser (5 mm), a pea (10 mm), a peanut (20 mm), and a lime (50 mm).
- TX: Primary tumor cannot be assessed.
- T0: No sign of a primary tumor in the breast.
- Tis: Carcinoma in situ. There are 2 types of breast carcinoma in situ:
- Tis (DCIS): DCIS is a condition in which abnormal cells are found in the lining of a breast duct. The abnormal cells have not spread outside the duct to other tissues in the breast. In some cases, DCIS may become invasive breast cancer that is able to spread to other tissues. At this time, there is no way to know which lesions can become invasive.
- Tis (Paget disease): Paget disease of the nipple is a condition in which abnormal cells are found in the skin cells of the nipple and may spread to the areola. It is not staged according to the TNM system. If Paget disease AND an invasive breast cancer are present, the TNM system is used to stage the invasive breast cancer.
- T1: The tumor is 20 millimeters or smaller. There are 4 subtypes of a T1 tumor depending on the size of the tumor:
- T1mi: the tumor is 1 millimeter or smaller.
- T1a: the tumor is larger than 1 millimeter but not larger than 5 millimeters.
- T1b: the tumor is larger than 5 millimeters but not larger than 10 millimeters.
- T1c: the tumor is larger than 10 millimeters but not larger than 20 millimeters.
- T2: The tumor is larger than 20 millimeters but not larger than 50 millimeters.
- T3: The tumor is larger than 50 millimeters.
- T4: The tumor is described as one of the following:
- T4a: the tumor has grown into the chest wall.
- T4b: the tumor has grown into the skin—an ulcer has formed on the surface of the skin on the breast, small tumor nodules have formed in the same breast as the primary tumor, and/or there is swelling of the skin on the breast.
- T4c: the tumor has grown into the chest wall and the skin.
- T4d: inflammatory breast cancer—one-third or more of the skin on the breast is red and swollen (called peau d’orange).
Lymph Node (N). The size and location of lymph nodes where cancer has spread.
When the lymph nodes are removed by surgery and studied under a microscope by a pathologist, pathologic staging is used to describe the lymph nodes. The pathologic staging of lymph nodes is described below.
- NX: The lymph nodes cannot be assessed.
- N0: No sign of cancer in the lymph nodes, or tiny clusters of cancer cells not larger than 0.2 millimeters in the lymph nodes.
- N1: Cancer is described as one of the following:
- N1mi: cancer has spread to the axillary (armpit area) lymph nodes and is larger than 0.2 millimeters but not larger than 2 millimeters.
- N1a: cancer has spread to 1 to 3 axillary lymph nodes and the cancer in at least one of the lymph nodes is larger than 2 millimeters.
- N1b: cancer has spread to lymph nodes near the breastbone on the same side of the body as the primary tumor, and the cancer is larger than 0.2 millimeters and is found by sentinel lymph node biopsy. Cancer is not found in the axillary lymph nodes.
- N1c: cancer has spread to 1 to 3 axillary lymph nodes and the cancer in at least one of the lymph nodes is larger than 2 millimeters. Cancer is also found by sentinel lymph node biopsy in the lymph nodes near the breastbone on the same side of the body as the primary tumor.
- N2: Cancer is described as one of the following:
- N2a: cancer has spread to 4 to 9 axillary lymph nodes and the cancer in at least one of the lymph nodes is larger than 2 millimeters.
- N2b: cancer has spread to lymph nodes near the breastbone and the cancer is found by imaging tests. Cancer is not found in the axillary lymph nodes by sentinel lymph node biopsy or lymph node dissection.
- N3: Cancer is described as one of the following:
- N3a: cancer has spread to 10 or more axillary lymph nodes and the cancer in at least one of the lymph nodes is larger than 2 millimeters, or cancer has spread to lymph nodes below the collarbone.
- N3b: cancer has spread to 1 to 9 axillary lymph nodes and the cancer in at least one of the lymph nodes is larger than 2 millimeters. Cancer has also spread to lymph nodes near the breastbone and the cancer is found by imaging tests;
or
cancer has spread to 4 to 9 axillary lymph nodes and cancer in at least one of the lymph nodes is larger than 2 millimeters. Cancer has also spread to lymph nodes near the breastbone on the same side of the body as the primary tumor, and the cancer is larger than 0.2 millimeters and is found by sentinel lymph node biopsy.
- N3c: cancer has spread to lymph nodes above the collarbone on the same side of the body as the primary tumor.
When the lymph nodes are checked using mammography or ultrasound, it is called clinical staging. The clinical staging of lymph nodes is not described here.
Metastasis (M). The spread of cancer to other parts of the body.
- M0: There is no sign that cancer has spread to other parts of the body.
- M1: Cancer has spread to other parts of the body, most often the bones, lungs, liver, or brain. If cancer has spread to distant lymph nodes, the cancer in the lymph nodes is larger than 0.2 millimeters. The cancer is called metastatic breast cancer.
The grading system is used to describe how quickly a breast tumor is likely to grow and spread.
The grading system describes a tumor based on how abnormal the cancer cells and tissue look under a microscope and how quickly the cancer cells are likely to grow and spread. Low-grade cancer cells look more like normal cells and tend to grow and spread more slowly than high-grade cancer cells. To describe how abnormal the cancer cells and tissue are, the pathologist will assess the following three features:
- How much of the tumor tissue has normal breast ducts.
- The size and shape of the nuclei in the tumor cells.
- How many dividing cells are present, which is a measure of how fast the tumor cells are growing and dividing.
For each feature, the pathologist assigns a score of 1 to 3; a score of “1” means the cells and tumor tissue look the most like normal cells and tissue, and a score of “3” means the cells and tissue look the most abnormal. The scores for each feature are added together to get a total score between 3 and 9.
Three grades are possible:
- Total score of 3 to 5: G1 (Low grade or well differentiated).
- Total score of 6 to 7: G2 (Intermediate grade or moderately differentiated).
- Total score of 8 to 9: G3 (High grade or poorly differentiated).
Biomarker testing is used to find out whether breast cancer cells have certain receptors.
Healthy breast cells, and some breast cancer cells, have receptors (biomarkers) that attach to the hormones estrogen and progesterone. These hormones are needed for healthy cells, and some breast cancer cells, to grow and divide. To check for these biomarkers, samples of tissue containing breast cancer cells are removed during a biopsy or surgery. The samples are tested in a laboratory to see whether the breast cancer cells have estrogen or progesterone receptors.
Another type of receptor (biomarker) that is found on the surface of all breast cancer cells is called HER2. HER2 receptors are needed for the breast cancer cells to grow and divide.
For breast cancer, biomarker testing includes:
- Estrogen receptor (ER). If the breast cancer cells have estrogen receptors, the cancer cells are called ER positive (ER+). If the breast cancer cells do not have estrogen receptors, the cancer cells are called ER negative (ER-).
- Progesterone receptor (PR). If the breast cancer cells have progesterone receptors, the cancer cells are called PR positive (PR+). If the breast cancer cells do not have progesterone receptors, the cancer cells are called PR negative (PR-).
- Human epidermal growth factor type 2 receptor (HER2/neu or HER2). If the breast cancer cells have larger than normal amounts of HER2 receptors on their surface, the cancer cells are called HER2 positive (HER2+). If the breast cancer cells have a normal amount of HER2 on their surface, the cancer cells are called HER2 negative (HER2-). HER2+ breast cancer is more likely to grow and divide faster than HER2- breast cancer.
Sometimes the breast cancer cells will be described as triple-negative or triple-positive.
- Triple-negative. If the breast cancer cells do not have estrogen receptors, progesterone receptors, or a larger than normal amount of HER2 receptors, the cancer cells are called triple-negative.
- Triple-positive. If the breast cancer cells do have estrogen receptors, progesterone receptors, and a larger than normal amount of HER2 receptors, the cancer cells are called triple-positive.
It is important to know the estrogen receptor, progesterone receptor, and HER2 receptor status to choose the best treatment. There are drugs that can stop the receptors from attaching to the hormones estrogen and progesterone and stop the cancer from growing. Other drugs may be used to block the HER2 receptors on the surface of the breast cancer cells and stop the cancer from growing.
The TNM system, the grading system, and biomarker status are combined to find out the breast cancer stage.
Here are 3 examples that combine the TNM system, the grading system, and the biomarker status to find out the Pathological Prognostic breast cancer stage for a woman whose first treatment was surgery:
If the tumor size is 30 millimeters (T2), has not spread to nearby lymph nodes (N0), has not spread to distant parts of the body (M0), and is:
- Grade 1
- HER2+
- ER-
- PR-
The cancer is stage IIA.
If the tumor size is 53 millimeters (T3), has spread to 4 to 9 axillary lymph nodes (N2), has not spread to other parts of the body (M0), and is:
- Grade 2
- HER2+
- ER+
- PR-
The tumor is stage IIIA.
If the tumor size is 65 millimeters (T3), has spread to 3 axillary lymph nodes (N1a), has spread to the lungs (M1), and is:
- Grade 1
- HER2+
- ER-
- PR-
The cancer is stage IV (metastatic breast cancer).
Talk to your doctor to find out what your breast cancer stage is and how it is used to plan the best treatment for you.
After surgery, your doctor will receive a pathology report that describes the size and location of the primary tumor, the spread of cancer to nearby lymph nodes, tumor grade, and whether certain biomarkers are present. The pathology report and other test results are used to determine your breast cancer stage.
You are likely to have many questions. Ask your doctor to explain how staging is used to decide the best options to treat your cancer and whether there are clinical trials that might be right for you.
The treatment of breast cancer depends partly on the stage of the disease.
For ductal carcinoma in situ (DCIS) treatment options, see Treatment of Ductal Carcinoma in Situ.
For treatment options for stage I, stage II, stage IIIA, and operable stage IIIC breast cancer, see Treatment of Early, Localized or Operable Breast Cancer.
For treatment options for stage IIIB, inoperable stage IIIC, and inflammatory breast cancer, see Treatment of Locally Advanced Inflammatory Breast Cancer.
For treatment options for cancer that has recurred near the area where it first formed (such as in the breast, in the skin of the breast, in the chest wall, or in nearby lymph nodes), see Treatment of Locoregional Recurrent Breast Cancer.
For treatment options for stage IV (metastatic) breast cancer or breast cancer that has recurred in distant parts of the body, see Treatment of Metastatic Breast Cancer.
Inflammatory Breast Cancer
In inflammatory breast cancer, cancer has spread to the skin of the breast and the breast looks red and swollen and feels warm. The redness and warmth occur because the cancer cells block the lymph vessels in the skin. The skin of the breast may also show the dimpled appearance called peau d’orange (like the skin of an orange). There may not be any lumps in the breast that can be felt. Inflammatory breast cancer may be stage IIIB, stage IIIC, or stage IV.
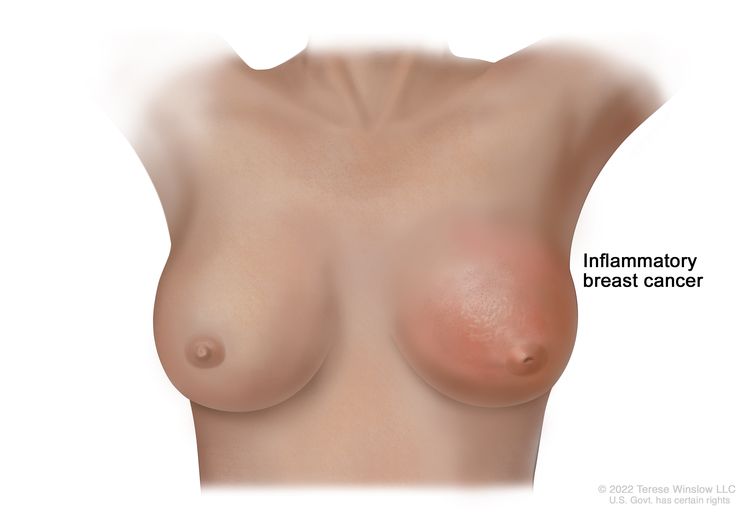
Inflammatory breast cancer is a type of breast cancer in which the cancer cells block the lymph vessels in the skin of the breast. This causes the breast to look red and swollen. The skin may also appear dimpled or pitted, like the skin of an orange (peau d'orange), and the nipple may be inverted (facing inward).
Types of Treatment for Breast Cancer
Key Points
- There are different types of treatment for patients with breast cancer.
- The following types of treatment are used:
- Surgery
- Radiation therapy
- Chemotherapy
- Hormone therapy
- Targeted therapy
- Immunotherapy
- New types of treatment are being tested in clinical trials.
- Treatment for breast cancer may cause side effects.
- Follow-up care may be needed.
There are different types of treatment for patients with breast cancer.
You and your cancer care team will work together to decide your treatment plan, which may include more than one type of treatment. Many factors will be considered, such as the stage and grade of the cancer, whether certain biomarkers are present, your overall health, and your preferences. Your plan will include information about your cancer, the goals of treatment, your treatment options and the possible side effects, and the expected length of treatment.
Talking with your cancer care team before treatment begins about what to expect will be helpful. You’ll want to learn what you need to do before treatment begins, how you’ll feel while going through it, and what kind of help you will need. To learn more, see Questions to Ask Your Doctor about Your Treatment.
The following types of treatment are used:
Surgery
Most patients with breast cancer have surgery to remove the cancer.
Sentinel lymph node biopsy is the removal of the sentinel lymph node during surgery. The sentinel lymph node is the first lymph node in a group of lymph nodes to receive lymphatic drainage from the primary tumor. It is the first lymph node the cancer is likely to spread to from the primary tumor. A radioactive substance and/or blue dye is injected near the tumor. The substance or dye flows through the lymph ducts to the lymph nodes. The first lymph node to receive the substance or dye is removed. A pathologist views the tissue under a microscope to look for cancer cells. If cancer cells are not found, it may not be necessary to remove more lymph nodes. Sometimes, a sentinel lymph node is found in more than one group of nodes. After the sentinel lymph node biopsy, the surgeon removes the tumor using breast-conserving surgery or mastectomy. If cancer cells were found, more lymph nodes will be removed through a separate incision (cut). This is called a lymph node dissection.
Types of surgery include:
- Breast-conserving surgery is an operation to remove the cancer and some normal tissue around it, but not the breast itself. Part of the chest wall lining may also be removed if the cancer is near it. This type of surgery may also be called lumpectomy, partial mastectomy, segmental mastectomy, quadrantectomy, or breast-sparing surgery.
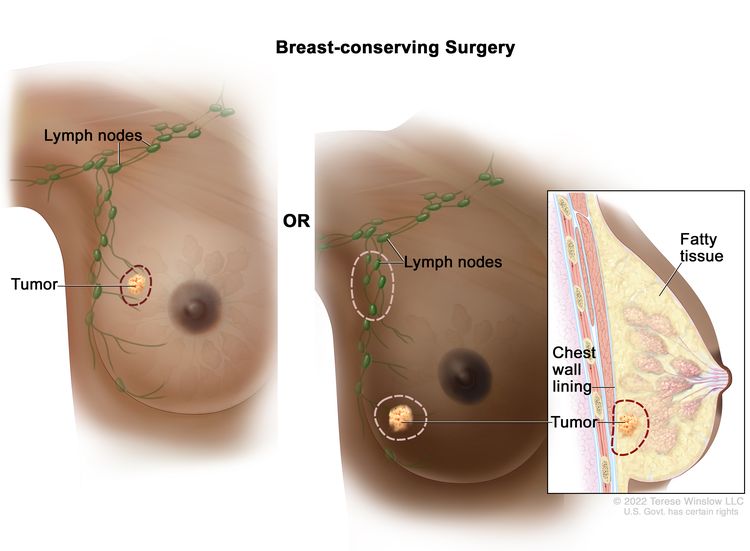
Lumpectomy. The tumor and some normal tissue around it are removed, but not the breast itself. Some lymph nodes under the arm may also be removed. If the cancer is near the chest wall, part of the chest wall lining may be removed as well.
- Total mastectomy is surgery to remove the whole breast that has cancer. This procedure is also called a simple mastectomy. Some of the lymph nodes under the arm may be removed and checked for cancer. This may be done at the same time as the breast surgery or after. This is done through a separate incision.
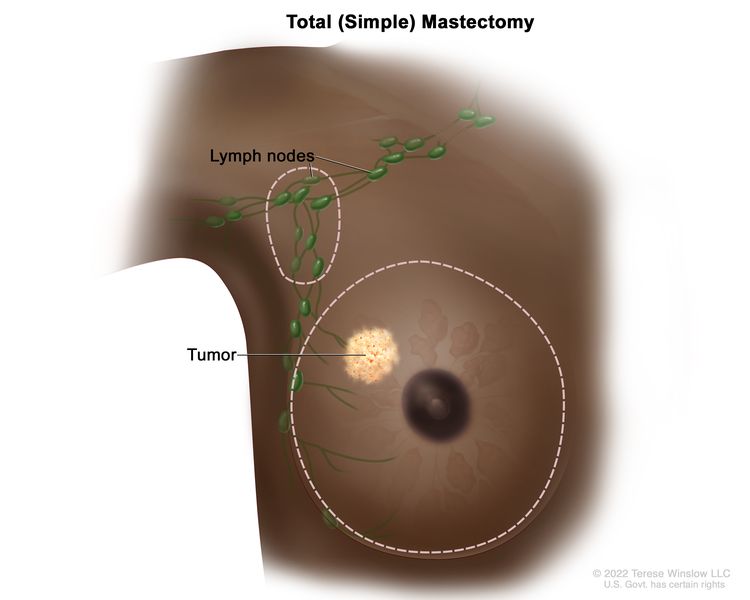
Total (simple) mastectomy. The whole breast is removed. Some of the lymph nodes under the arm may also be removed.
- Modified radical mastectomy is surgery to remove the whole breast that has cancer. This may include removal of the nipple, areola (the dark-colored skin around the nipple), and skin over the breast. Most of the lymph nodes under the arm are also removed.
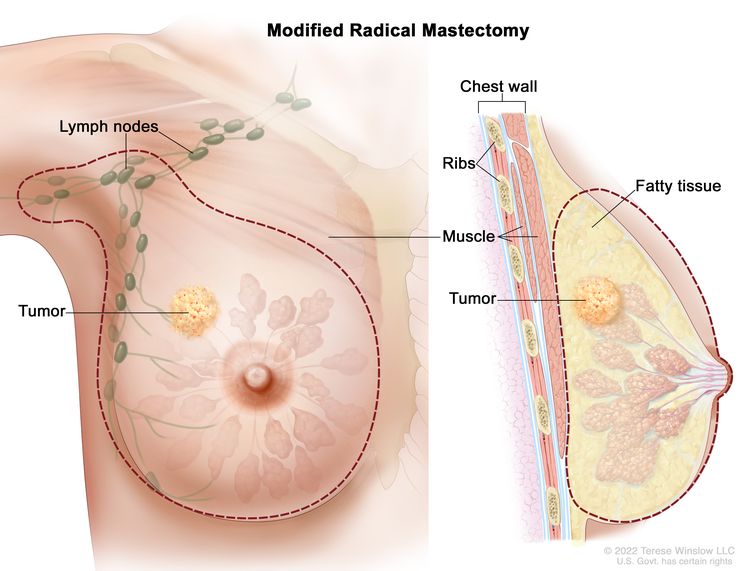
Modified radical mastectomy. The whole breast and most of the lymph nodes under the arm are removed.
Chemotherapy may be given before surgery to remove the tumor. When given before surgery, chemotherapy will shrink the tumor and reduce the amount of tissue that needs to be removed during surgery. Treatment given before surgery is called preoperative therapy or neoadjuvant therapy.
After the doctor removes all the cancer that can be seen at the time of the surgery, some patients may be given radiation therapy, chemotherapy, targeted therapy, or hormone therapy after surgery, to kill any cancer cells that are left. Treatment given after the surgery, to lower the risk that the cancer will come back, is called postoperative therapy or adjuvant therapy.
If a patient is going to have a mastectomy, breast reconstruction (surgery to rebuild a breast’s shape after a mastectomy) may be considered. Breast reconstruction may be done at the time of the mastectomy or at some time after. The reconstructed breast may be made with the patient’s own (nonbreast) tissue or by using implants filled with saline or silicone gel. Before the decision to get an implant is made, patients can call the Food and Drug Administration's (FDA) Center for Devices and Radiologic Health at 1-888-INFO-FDA (1-888-463-6332) or visit the FDA website for more information on breast implants.
Radiation therapy
Radiation therapy is a cancer treatment that uses high-energy x-rays or other types of radiation to kill cancer cells or keep them from growing. There are two types of radiation therapy:
- External radiation therapy uses a machine outside the body to send radiation toward the area of the body with cancer.
- Internal radiation therapy uses a radioactive substance sealed in needles, seeds, wires, or catheters that are placed directly into or near the cancer.
The way the radiation therapy is given depends on the type and stage of the cancer being treated. External radiation therapy is used to treat breast cancer. Internal radiation therapy with strontium-89 (a radionuclide) is used to relieve bone pain caused by breast cancer that has spread to the bones. Strontium-89 is injected into a vein and travels to the surface of the bones. Radiation is released and kills cancer cells in the bones.
Learn more about Radiation to Treat Cancer and Radiation Therapy Side Effects.
Chemotherapy
Chemotherapy (also called chemo) uses drugs to stop the growth of cancer cells, either by killing the cells or by stopping them from dividing. Chemotherapy for breast cancer is usually systemic, meaning it is injected into a vein or given by mouth. When given this way, the drugs enter the bloodstream to reach cancer cells throughout the body.
To learn more about how chemotherapy works, how it is given, common side effects, and more, see Chemotherapy to Treat Cancer and Chemotherapy and You: Support for People With Cancer.
Learn more about Drugs Approved for Breast Cancer.
Hormone therapy
Hormone therapy (also called endocrine therapy) slows or stops the growth of hormone-sensitive tumors by blocking the body’s ability to produce hormones or by interfering with the effects of hormones on breast cancer cells. Hormones are substances made by glands in the body and circulated in the bloodstream. Some hormones can cause certain cancers to grow. If tests show that the cancer cells have places where hormones can attach (receptors), drugs, surgery, or radiation therapy is used to reduce the production of hormones or block them from working. This is called ovarian ablation.
Types of hormone therapy for breast cancer include:
- aromatase inhibitor therapy (such as anastrozole, letrozole, or exemestane)
- fulvestrant
- elacestrant
- luteinizing hormone-releasing hormone (LHRH) agonist therapy (such as goserelin or leuprolide)
- megestrol acetate
- tamoxifen
Learn more about Hormone Therapy for Breast Cancer.
Targeted therapy
Targeted therapy uses drugs or other substances to identify and attack specific cancer cells. Your doctor may suggest biomarker tests to help predict your response to certain targeted therapy drugs. Learn more about Biomarker Testing for Cancer Treatment. Several types of targeted therapy are used to treat breast cancer.
- Monoclonal antibodies are immune system proteins made in the laboratory to treat many diseases, including cancer. As a cancer treatment, these antibodies can attach to a specific target on cancer cells or other cells that may help cancer cells grow. The antibodies are able to then kill the cancer cells, block their growth, or keep them from spreading. Monoclonal antibodies are given by infusion. They may be used alone or to carry drugs, toxins, or radioactive material directly to cancer cells. Monoclonal antibodies may be used in combination with chemotherapy as adjuvant therapy.
Monoclonal antibodies used to treat breast cancer include:
How do monoclonal antibodies work to treat cancer? This video shows how monoclonal antibodies, such as trastuzumab, pembrolizumab, and rituximab, block molecules cancer cells need to grow, flag cancer cells for destruction by the body’s immune system, or deliver harmful substances to cancer cells.
- Tyrosine kinase inhibitors block signals needed for tumors to grow. Tyrosine kinase inhibitors may be used with other anticancer drugs as adjuvant therapy. Tyrosine kinase inhibitors used to treat HER2-positive breast cancer include:
- Cyclin-dependent kinase inhibitors block proteins called cyclin-dependent kinases, which cause the growth of cancer cells. CDK inhibitors may be given with hormone therapy, such as fulvestrant or letrozole, to treat hormone receptor–positive, HER2-negative breast cancer. CDK inhibitors used to treat breast cancer include:
- Mammalian target of rapamycin (mTOR) inhibitors block a protein called mTOR, which may keep cancer cells from growing and prevent the growth of new blood vessels that tumors need to grow. mTOR inhibitors used to treat HER2-negative breast cancer that is hormone receptor positive include:
- PARP inhibitors block DNA repair and may cause cancer cells to die. PARP inhibitors used to treat HER2-negative breast cancer with mutations in the BRCA1 or BRCA2 gene and include:
Learn more about Targeted Therapy to Treat Cancer.
Immunotherapy
Immunotherapy helps a person's immune system fight cancer. Your doctor may suggest biomarker tests to help predict your response to certain immunotherapy drugs. Learn more about Biomarker Testing for Cancer Treatment.
Immune checkpoint inhibitors are a type of immunotherapy used to treat breast cancer:
- Immune checkpoint inhibitors block proteins called checkpoints that are made by some types of immune system cells, such as T cells, and some cancer cells. These checkpoints help keep immune responses from being too strong and sometimes can keep T cells from killing cancer cells. When these checkpoints are blocked, T cells can kill cancer cells better. Immune checkpoint inhibitors used to treat breast cancer include:
This drug works in more than one way to kill cancer cells. It is also considered targeted therapy because it targets specific changes or substances in cancer cells.
Immunotherapy uses the body’s immune system to fight cancer. This animation explains one type of immunotherapy that uses immune checkpoint inhibitors to treat cancer.
Learn more about Immunotherapy to Treat Cancer and Immunotherapy Side Effects.
New types of treatment are being tested in clinical trials.
For some people, joining a clinical trial may be an option. There are different types of clinical trials for people with cancer. For example, a treatment trial tests new treatments or new ways of using current treatments. Supportive care and palliative care trials look at ways to improve quality of life, especially for those who have side effects from cancer and its treatment.
You can use the clinical trial search to find NCI-supported cancer clinical trials accepting participants. The search allows you to filter trials based on the type of cancer, your age, and where the trials are being done. Clinical trials supported by other organizations can be found on the ClinicalTrials.gov website.
Learn more about clinical trials, including how to find and join one, at Clinical Trials Information for Patients and Caregivers.
Treatment for breast cancer may cause side effects.
To learn more about side effects that begin during treatment for cancer, visit Side Effects.
Some treatments for breast cancer may cause side effects that continue or appear months or years after treatment has ended. These are called late effects.
Late effects of radiation therapy are not common, but may include:
- Inflammation of the lung after radiation therapy to the breast, especially when chemotherapy is given at the same time.
- Arm lymphedema, especially when radiation therapy is given after lymph node dissection. For more information, see Lymphedema.
- In women younger than 45 years who receive radiation therapy to the chest wall after mastectomy, there may be a higher risk of developing breast cancer in the other breast.
Late effects of chemotherapy depend on the drugs used, but may include:
- heart failure.
- blood clots.
- premature menopause.
- a second cancer, such as leukemia.
Late effects of targeted therapy with trastuzumab, lapatinib, or pertuzumab may include:
- heart problems, such as heart failure.
Follow-up care may be needed.
Some of the tests that were done to diagnose or stage the cancer may be repeated to see how well the treatment is working. Decisions about whether to continue, change, or stop treatment may be based on the results of these tests. These tests are sometimes called follow-up tests or check-ups.
Treatment of Early, Localized, or Operable Breast Cancer
For information about the treatments listed below, see the Treatment Option Overview section.
Treatment of early, localized, or operable breast cancer may include:
Surgery
- Breast-conserving surgery and sentinel lymph node biopsy. If cancer is found in the lymph nodes, a lymph node dissection may be done.
- Modified radical mastectomy. Breast reconstruction may also be done.
Postoperative radiation therapy
For women who had breast-conserving surgery, radiation therapy is given to the whole breast to lessen the chance the cancer will come back. Radiation therapy may also be given to lymph nodes in the area.
For women who had a modified radical mastectomy, radiation therapy may be given to lessen the chance the cancer will come back if any of the following are true:
- Cancer was found in 4 or more lymph nodes.
- Cancer had spread to tissue around the lymph nodes.
- The tumor was large.
- There is tumor close to or remaining in the tissue near the edges of where the tumor was removed.
Postoperative systemic therapy
Systemic therapy is the use of drugs that can enter the bloodstream and reach cancer cells throughout the body. Postoperative systemic therapy is given to lessen the chance the cancer will come back after surgery to remove the tumor.
Postoperative systemic therapy is given depending on whether:
- The tumor is hormone receptor negative or positive.
- The tumor is HER2 negative or positive.
- The tumor is hormone receptor negative and HER2 negative (triple-negative).
- The size of the tumor.
In premenopausal women with hormone receptor positive tumors, no more treatment may be needed, or postoperative therapy may include:
- Tamoxifen therapy with or without chemotherapy.
- Tamoxifen therapy and treatment to stop or lessen how much estrogen is made by the ovaries. Drug therapy, surgery to remove the ovaries, or radiation therapy to the ovaries may be used.
- Aromatase inhibitor therapy and treatment to stop or lessen how much estrogen is made by the ovaries. Drug therapy, surgery to remove the ovaries, or radiation therapy to the ovaries may be used.
In postmenopausal women with hormone receptor positive tumors, no more treatment may be needed, or postoperative therapy may include:
- Aromatase inhibitor therapy with or without chemotherapy.
- Tamoxifen followed by aromatase inhibitor therapy, with or without chemotherapy.
In women with hormone receptor negative tumors, no more treatment may be needed, or postoperative therapy may include chemotherapy.
In women with HER2 negative tumors, postoperative therapy may include chemotherapy.
In women with small, HER2 positive tumors, and no cancer in the lymph nodes, no more treatment may be needed. If there is cancer in the lymph nodes, or the tumor is large, postoperative therapy may include:
- Chemotherapy and targeted therapy (trastuzumab).
- Hormone therapy, such as tamoxifen or aromatase inhibitor therapy, for tumors that are also hormone receptor positive.
In women with small, hormone receptor negative and HER2 negative tumors (triple-negative) and no cancer in the lymph nodes, no more treatment may be needed. If there is cancer in the lymph nodes or the tumor is large, postoperative therapy may include:
- Chemotherapy.
- Radiation therapy.
- PARP inhibitor therapy for women with an inherited BRCA1 or BRCA2 mutation.
- A clinical trial of a new chemotherapy regimen.
Preoperative systemic therapy
Systemic therapy is the use of drugs that can enter the bloodstream and reach cancer cells throughout the body. Preoperative systemic therapy is given to shrink the tumor before surgery.
Preoperative chemotherapy may make breast-sparing surgery possible in patients who are not eligible otherwise. Preoperative chemotherapy may also lessen the need for lymph node dissection in patients with disease that has spread to the lymph nodes.
In postmenopausal women with hormone receptor positive tumors, preoperative therapy may include:
- Chemotherapy.
- Hormone therapy, such as tamoxifen or aromatase inhibitor therapy, for women who cannot have chemotherapy.
In premenopausal women with hormone receptor positive tumors, preoperative therapy may include a clinical trial of hormone therapy, such as tamoxifen or aromatase inhibitor therapy.
In women with HER2-positive tumors, preoperative therapy may include:
- Chemotherapy and targeted therapy (trastuzumab).
- Targeted therapy (pertuzumab).
In women with HER2-negative tumors or triple-negative tumors, preoperative therapy may include chemotherapy.
For patients with triple-negative or HER2-positive disease, the response to preoperative therapy may be used as a guide in choosing the best treatment after surgery.
Use our clinical trial search to find NCI-supported cancer clinical trials that are accepting patients. You can search for trials based on the type of cancer, the age of the patient, and where the trials are being done. General information about clinical trials is also available.
Treatment of Locally Advanced or Inflammatory Breast Cancer
For information about the treatments listed below, see the Treatment Option Overview section.
Treatment of locally advanced or inflammatory breast cancer is a combination of therapies that may include:
- Surgery (breast-conserving surgery or total mastectomy) with lymph node dissection.
- Chemotherapy before and/or after surgery.
- Radiation therapy after surgery.
- Hormone therapy after surgery for tumors that are estrogen receptor positive or estrogen receptor unknown.
- Targeted therapy (trastuzumab and pertuzumab).
- Clinical trials testing new anticancer drugs, new drug combinations, and new ways of giving treatment.
Use our clinical trial search to find NCI-supported cancer clinical trials that are accepting patients. You can search for trials based on the type of cancer, the age of the patient, and where the trials are being done. General information about clinical trials is also available.
Treatment of Locoregional Recurrent Breast Cancer
For information about the treatments listed below, see the Treatment Option Overview section.
Treatment of locoregional recurrent breast cancer (cancer that has come back after treatment in the breast, in the chest wall, or in nearby lymph nodes), may include:
- Chemotherapy.
- Hormone therapy for tumors that are hormone receptor positive.
- Radiation therapy.
- Surgery.
- Targeted therapy (trastuzumab and pertuzumab).
- A clinical trial of a new treatment.
For information about treatment options for breast cancer that has spread to parts of the body outside the breast, chest wall, or nearby lymph nodes, see the Treatment of Metastatic Breast Cancer section.
Use our clinical trial search to find NCI-supported cancer clinical trials that are accepting patients. You can search for trials based on the type of cancer, the age of the patient, and where the trials are being done. General information about clinical trials is also available.
Treatment of Metastatic Breast Cancer
For information about the treatments listed below, see the Treatment Option Overview section.
Treatment options for metastatic breast cancer (cancer that has spread to distant parts of the body) may include:
Hormone therapy
In postmenopausal women who have just been diagnosed with metastatic breast cancer that is hormone receptor positive or if the hormone receptor status is not known, treatment may include:
- Tamoxifen therapy.
- Aromatase inhibitor therapy (anastrozole, letrozole, or exemestane). Sometimes cyclin-dependent kinase inhibitor therapy (palbociclib, ribociclib, abemaciclib, or alpelisib) is also given.
- PARP inhibitor therapy for women with an inherited BRCA1 or BRCA2 mutation.
In premenopausal women who have just been diagnosed with metastatic breast cancer that is hormone receptor positive, treatment may include:
- Tamoxifen, an LHRH agonist, or both.
- Cyclin-dependent kinase inhibitor therapy (ribociclib).
In women whose tumors are hormone receptor positive or hormone receptor unknown, with spread to the bone or soft tissue only, and who have been treated with tamoxifen, treatment may include:
- Aromatase inhibitor therapy.
- Other hormone therapy such as megestrol acetate, estrogen or androgen therapy, or anti-estrogen therapy such as fulvestrant or elacestrant.
Targeted therapy
In women with metastatic breast cancer that is hormone receptor positive and has not responded to other treatments, options may include targeted therapy such as:
- Trastuzumab, lapatinib, pertuzumab, or mTOR inhibitors.
- Cyclin-dependent kinase inhibitor therapy (palbociclib, ribociclib, or abemaciclib), which may be combined with hormone therapy.
In women with metastatic breast cancer that is HER2 positive, treatment may include:
- Targeted therapy such as trastuzumab, trastuzumab deruxtecan, pertuzumab, margetuximab, or lapatinib.
- Targeted therapy with tucatinib, a tyrosine kinase inhibitor used with trastuzumab and capecitabine.
In women with metastatic breast cancer that is HER2 negative, with mutations in the BRCA1 or BRCA2 genes, and who have been treated with chemotherapy, treatment may include targeted therapy with a PARP inhibitor (olaparib or talazoparib).
Chemotherapy
In women with metastatic breast cancer that has not responded to hormone therapy, has spread to other organs, or has caused symptoms, treatment may include chemotherapy with one or more drugs.
Chemotherapy and immunotherapy
In women with locally recurrent, inoperable, or metastatic triple-negative breast tumors which express PD-L1, treatment may include chemotherapy and immunotherapy (pembrolizumab).
Surgery
- Total mastectomy for women with open or painful breast lesions. Radiation therapy may be given after surgery.
- Surgery to remove cancer that has spread to the brain or spine. Radiation therapy may be given after surgery.
- Surgery to remove cancer that has spread to the lung.
- Surgery to repair or help support weak or broken bones. Radiation therapy may be given after surgery.
- Surgery to remove fluid that has collected around the lungs or heart.
Radiation therapy
- Radiation therapy to the bones, brain, spinal cord, breast, or chest wall to relieve symptoms and improve quality of life.
- Strontium-89 (a radionuclide) to relieve pain from cancer that has spread to bones throughout the body.
Other treatment options
Other treatment options for metastatic breast cancer include:
- Drug therapy with bisphosphonates or denosumab to reduce bone disease and pain when cancer has spread to the bone. For information about bisphosphonates, see Cancer Pain.
- Antibody-drug conjugate therapy with sacituzumab govitecan for certain patients with metastatic triple-negative breast cancer. Sacituzumab govitecan is also approved for certain patients with metastatic hormone receptor positive and HER2-negative breast cancer.
- A clinical trial of high-dose chemotherapy with stem cell transplant.
- Clinical trials testing new anticancer drugs, new drug combinations, and new ways of giving treatment.
Use our clinical trial search to find NCI-supported cancer clinical trials that are accepting patients. You can search for trials based on the type of cancer, the age of the patient, and where the trials are being done. General information about clinical trials is also available.
Treatment of Ductal Carcinoma In Situ (DCIS)
For information about the treatments listed below, see the Treatment Option Overview section.
Treatment of ductal carcinoma in situ may include:
- Breast-conserving surgery and radiation therapy, with or without tamoxifen.
- Total mastectomy with or without tamoxifen. Radiation therapy may also be given.
Use our clinical trial search to find NCI-supported cancer clinical trials that are accepting patients. You can search for trials based on the type of cancer, the age of the patient, and where the trials are being done. General information about clinical trials is also available.
To Learn More About Breast Cancer
For more information from the National Cancer Institute about breast cancer, see:
- Breast Cancer Home Page
- Surgery Choices for Women with DCIS or Breast Cancer
- Surgery to Reduce the Risk of Breast Cancer
- Breast Reconstruction After Mastectomy
- Sentinel Lymph Node Biopsy
- Dense Breasts: Answers to Commonly Asked Questions
- Drugs Approved for Breast Cancer
- Hormone Therapy for Breast Cancer
- Targeted Therapy to Treat Cancer
- Immunotherapy to Treat Cancer
- Inflammatory Breast Cancer
- BRCA Gene Changes: Cancer Risk and Genetic Testing
- Genetic Testing for Inherited Cancer Susceptibility Syndromes
For general cancer information and other resources from the National Cancer Institute, visit:
About This PDQ Summary
About PDQ
Physician Data Query (PDQ) is the National Cancer Institute's (NCI's) comprehensive cancer information database. The PDQ database contains summaries of the latest published information on cancer prevention, detection, genetics, treatment, supportive care, and complementary and alternative medicine. Most summaries come in two versions. The health professional versions have detailed information written in technical language. The patient versions are written in easy-to-understand, nontechnical language. Both versions have cancer information that is accurate and up to date and most versions are also available in Spanish.
PDQ is a service of the NCI. The NCI is part of the National Institutes of Health (NIH). NIH is the federal government’s center of biomedical research. The PDQ summaries are based on an independent review of the medical literature. They are not policy statements of the NCI or the NIH.
Purpose of This Summary
This PDQ cancer information summary has current information about the treatment of adult breast cancer. It is meant to inform and help patients, families, and caregivers. It does not give formal guidelines or recommendations for making decisions about health care.
Reviewers and Updates
Editorial Boards write the PDQ cancer information summaries and keep them up to date. These Boards are made up of experts in cancer treatment and other specialties related to cancer. The summaries are reviewed regularly and changes are made when there is new information. The date on each summary ("Updated") is the date of the most recent change.
The information in this patient summary was taken from the health professional version, which is reviewed regularly and updated as needed, by the PDQ Adult Treatment Editorial Board.
Clinical Trial Information
A clinical trial is a study to answer a scientific question, such as whether one treatment is better than another. Trials are based on past studies and what has been learned in the laboratory. Each trial answers certain scientific questions in order to find new and better ways to help cancer patients. During treatment clinical trials, information is collected about the effects of a new treatment and how well it works. If a clinical trial shows that a new treatment is better than one currently being used, the new treatment may become "standard." Patients may want to think about taking part in a clinical trial. Some clinical trials are open only to patients who have not started treatment.
Clinical trials can be found online at NCI's website. For more information, call the Cancer Information Service (CIS), NCI's contact center, at 1-800-4-CANCER (1-800-422-6237).
Permission to Use This Summary
PDQ is a registered trademark. The content of PDQ documents can be used freely as text. It cannot be identified as an NCI PDQ cancer information summary unless the whole summary is shown and it is updated regularly. However, a user would be allowed to write a sentence such as “NCI’s PDQ cancer information summary about breast cancer prevention states the risks in the following way: [include excerpt from the summary].”
The best way to cite this PDQ summary is:
PDQ® Adult Treatment Editorial Board. PDQ Breast Cancer Treatment. Bethesda, MD: National Cancer Institute. Updated <MM/DD/YYYY>. Available at: https://www.cancer.gov/types/breast/patient/breast-treatment-pdq. Accessed <MM/DD/YYYY>. [PMID: 26389406]
Images in this summary are used with permission of the author(s), artist, and/or publisher for use in the PDQ summaries only. If you want to use an image from a PDQ summary and you are not using the whole summary, you must get permission from the owner. It cannot be given by the National Cancer Institute. Information about using the images in this summary, along with many other images related to cancer can be found in Visuals Online. Visuals Online is a collection of more than 3,000 scientific images.
Disclaimer
The information in these summaries should not be used to make decisions about insurance reimbursement. More information on insurance coverage is available on Cancer.gov on the Managing Cancer Care page.
Contact Us
More information about contacting us or receiving help with the Cancer.gov website can be found on our Contact Us for Help page. Questions can also be submitted to Cancer.gov through the website’s E-mail Us.
Updated:
Source URL: https://www.cancer.gov/node/4127/syndication
Source Agency: National Cancer Institute (NCI)
Captured Date: 2013-09-14 09:02:02.0